Kernthema 4
Wij investeren
in zinnige zorg
Zinnige zorg is het voorkomen van zorg, het verplaatsen van zorg door de zorg dichtbij de mensen te organiseren en het vervangen van zorg door bijvoorbeeld de inzet van e-health. Dit vraagt om samenwerking en kennisdeling, zowel binnen de muren als met de ketenpartners. Dit vraagt ook om creativiteit en lef. We willen ons als ziekenhuis vanuit zinnige zorg richten op de samenwerking in een professioneel netwerk van zorgverleners. In dit netwerk wordt zorg niet alleen in zorgketens van opeenvolgende zorgprofessionals geleverd, maar georganiseerd in een netwerk rondom de patiënt. In het netwerk staat de behoefte van de patiënt centraal, professionals voegen op verschillende momenten waarde toe. Uitgangspunt daarbij is de vraag: wie in het netwerk is het meest geschikt om de zorg te bieden? Vanuit deze lijn kan een zorgeenheid bijvoorbeeld de keuze maken om bepaalde zorg niet zelf te bieden, maar een netwerkpartner te faciliteren bij het bieden van zorg. We werken daarbij samen met ketenpartners op de buitenpoli’s en in de regio.
Wat speelde in 2020?
Door de covid-maatregelen werden enkele Zinnige Zorg-initiatieven versneld ingevoerd. De mogelijkheid van videoconsulten bijvoorbeeld, maakte het mogelijk voor patiënten om vanuit huis in gesprek te gaan met hun behandelaar. Zo was er minder verkeer in het ziekenhuis. In het interview met programmamanger Zinnige Zorg Maaike Warmoltz komen verschillende initiatieven aan de orde. Een aantal geven een duidelijk meetbaar effect. Zie de 5 voorbeelden hieronder.
Regionale samenwerking en digitalisering voor zinnige zorg

De beste zorg bieden en overbodige zorg vermijden
“Zinnige zorg heeft als doel om patiënten de beste zorg te bieden, zo goed mogelijk passend bij hun omstandigheden en zo dicht mogelijk bij huis, en om overbodige zorg te vermijden. Met het oog op de toenemende vraag naar zorg, de stijgende zorgkosten en de personeelstekorten in de branche, is het van groot belang om hier stappen in te zetten.” Aan het woord is Maaike Warmoltz. Zij begon in 2020 als programmamanager Zinnige zorg in het Dijklander Ziekenhuis. Ze vertelt hoe dit onderwerp al sinds 2017 gestalte krijgt in allerlei concrete projecten en in een cultuuromslag waar niet productie, maar kwaliteit leidend is.
Digitale overdracht
Allereerst zijn er enkele zorgeenheidoverstijgende projecten die aan zinnige zorg bijdragen. “Zo hebben we in samenwerking met het Noordwestziekenhuis, de Omring en de Zorgcirkel een Regioplatform opgericht, om de zorg voor ouderen en chronisch zieken te verbeteren. Daarbij is onder meer een begin gemaakt met de digitalisering van de verpleegkundige overdracht – als de systemen van het ziekenhuis en andere zorginstellingen gekoppeld worden, hoeft een patiënt straks niet meer met een envelop met informatie voor de huisarts, de fysiotherapeut of de wondverzorger naar huis.”
Regie bij één specialist
Een ander project betreft de centrale regie voor patiënten met een complexe zorgvraag. “Mensen die voor meerdere ziektebeelden bij ons worden behandeld, zitten bijvoorbeeld de ene maand bij de internist, een volgende maand bij de cardioloog, enzovoort. We willen dat de betrokken specialisten samen een behandelplan maken, waarna één specialist de regie over het hele plan neemt met behulp van een verpleegkundig specialist die dit coördineert. Dit kan de patiënt onder andere ziekenhuisbezoeken en onderzoeken schelen.”
Thuis een vragenlijst invullen
Naast deze grote projecten zijn er ook maar liefst 170 initiatieven op het gebied van zinnige zorg die vanuit de vakgroepen zelf zijn opgezet en meetbaar effect hebben. “Zo worden patiënten sinds kort op afstand gescreend voor een operatie: ze kunnen thuis een digitale vragenlijst invullen, wat voor ruim de helft van de mensen een extra bezoek aan het ziekenhuis scheelt. Daarnaast worden de patiënten voorgelicht. Dit systeem is mede door het Dijklander ontwikkeld en inmiddels is het ook door andere ziekenhuizen overgenomen.”
Adviesraad en videoconsulten
Verder is er in 2020 een medische adviesraad ingesteld. “Daarin denken tien dokters als klankbord mee over zinnige zorg. Ook hebben we een set aan spiegelinformatie opgesteld na de eerste covid-golf om eraan bij te dragen dat we zo veel mogelijk zorg konden bieden binnen de anderhalvemeterregel: managementinformatie op het gebied van bijvoorbeeld patiëntspreiding op de poli’s en inzet van (video)belconsulten, op basis waarvan je kunt vaststellen waar nog ruimte is om meer patiënten te zien. En ten slotte hebben we ingezet op de technische facilitering van videoconsulten. Als patiënten hun arts via videobellen kunnen spreken, hoeven ze minder vaak naar het ziekenhuis te komen. Vooral in de kinder- en pijngeneeskunde wordt dit al veel gedaan – op sommige andere afdelingen moet men hier nog aan wennen en niet alle klachten lenen zich hiervoor.”
Ineens kwam de dokter op m’n scherm
Het Dijklander Ziekenhuis biedt steeds vaker de mogelijkheid om via beeldbellen een consult te hebben met een arts. Mevrouw Blokdijk (64) besloot een poging te wagen en is trots en blij dat het is gelukt. ‘Geweldig dat ik op deze manier snel kon worden geholpen.’
Mevrouw Blokdijk kampt al twee jaar met pijn in haar mond en wilde graag een afspraak op de pijnpoli. De assistente stelde een videoconsult voor. “In de brief die ik kreeg, stond alles stap voor stap uitgelegd,” vertelt mevrouw Blokdijk. “Alles wat ik moest doen was met een gele stift gemarkeerd. Eerst moest ik dat Skype-gedoe downloaden op m’n telefoon. Dat had ik nog nooit gedaan. Maar ik blijk dat dus gewoon te kunnen. Vijf minuten voor de afspraak moest ik klaarzitten en kwam ik in de virtuele lobby. Zo heet dat. Dat is eigenlijk een soort wachtkamer. Zo stond het ook in de brief. Dus ik dacht ‘dit gaat goed’. Maar toen gebeurde er een tijdje niets. Ik dacht eigenlijk dat ik iets verkeerd had gedaan, maar ineens kwam de dokter in beeld! Ik was best zenuwachtig, maar toen het eenmaal liep was het zoals altijd. Ik heb al bijna twee jaar pijn in m’n mond. Aangezichtspijn heet dat. Waarschijnlijk komt dat door de tandarts. De dokter vertelde dat hij wil proberen me te behandelen met een prik. Ik kan daarvoor maandag al naar Volendam.” Mevrouw Blokdijk is trots op zichzelf. “Ik blijk dit dus gewoon te kunnen. En ondanks corona ben ik snel geholpen. Nu maar hopen dat de behandeling aanslaat!”
Op vrijwel alle poli’s van het Dijklander Ziekenhuis is de mogelijkheid tot videoconsulten met patiënten beschikbaar. Vraag de poli-assistente naar de mogelijkheden.
Woensdag 1 juli 2020
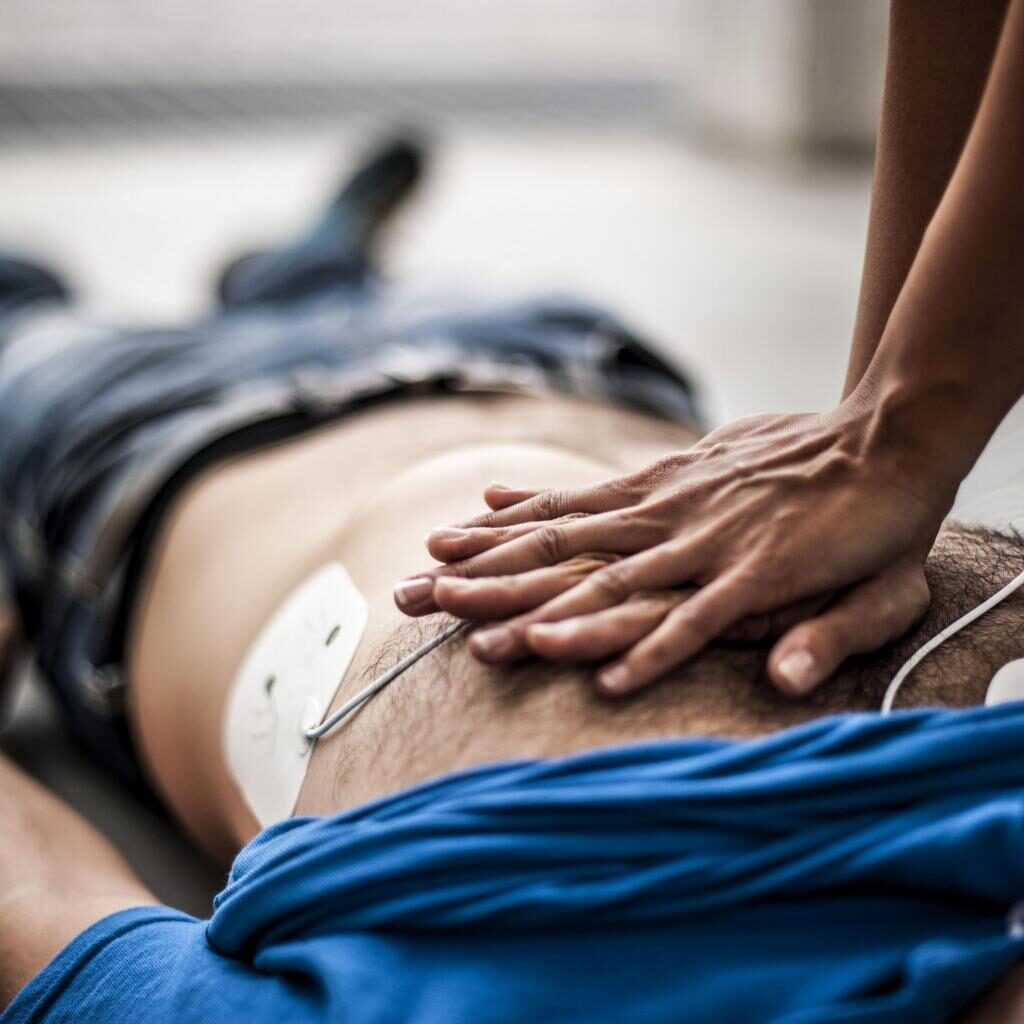
Voorkomen van duurdere zorg: de reanimatie animatie
Het Dijklander Ziekenhuis introduceert een animatie om patiënten bewust te maken van een reanimatie en de mogelijke gevolgen hiervan. ‘Veel patiënten wordt wel de vraag gesteld of ze gereanimeerd willen worden, maar de meeste mensen hebben daar weinig feitelijke kennis over. Door de animatie begrijpt de patiënt beter wat een reanimatie inhoudt en kan dan een beter onderbouwde keuze maken’, vetellen initiatiefnemers Ellen Ettema en Nina Müller, beiden gespecialiseerd verpleegkundigen van het Dijklander Ziekenhuis.
In de animatie wordt de reanimatie zo eenvoudig mogelijk uitgelegd. ‘Veel mensen zijn zich niet bewust dat je na een reanimatie mogelijk niet meer dezelfde persoon bent als daarvoor. Ook heeft de conditie van de patiënt grote invloed op de uitkomst van een reanimatie. Ernstige aandoeningen geven een veel minder goede kans om goed gereanimeerd te worden. Patiënten en hun familie zijn soms bang dat kiezen voor niet-reanimeren betekent dat je niet verder geholpen wordt. Maar er zijn andere mogelijkheden om een patiënt goede zorg te bieden. Wij vinden het belangrijk om mensen hier goed over te informeren zodat ze een weloverwogen keuze kunnen maken’ zegt Nina Müller, oncologieverpleegkundige op de afdeling longgeneeskunde. Samen met collega Ellen Ettema, gespecialiseerd verpleegkundige op de hartbewaking, ontwikkelde zij de animatie.
Belangrijke vraag
Bijna elke patiënt die wordt opgenomen in het Dijklander Ziekenhuis krijgt de vraag voorgelegd of hij/zij gereanimeerd wil worden. De reden hiervoor is duidelijk: als de patiënt niet meer ademhaalt en geen bloedsomloop meer heeft, dan weten de betrokken zorgverleners wat de patiënt wil. ‘We merken dat mensen daar niet altijd op voorbereid zijn’, legt Ellen Ettema uit. ‘De vraag overvalt ze en ze kunnen niet altijd goed inschatten wat de gevolgen zijn. Maar ook zorgverleners vinden het soms lastig deze vraag aan te kaarten.’ Bovendien is het in acute situaties lastig om de vraag te stellen. De patiënt voelt zich ziek, heeft pijn, is kortademigheid of heeft angst. Geen omstandigheden die zich lenen voor een goed inhoudelijk gesprek. ‘Met deze animatie kan iedereen op elk moment een afweging maken en dit bespreekbaar maken met naasten en (huis)arts.’
Beslissing vastgelegd
De animatie is bedoeld ter aanvulling op het persoonlijke gesprek. Dit gesprek tussen patiënten en behandelaar blijft leidend. Sommige mensen hebben al een beslissing genomen om wel of niet gereanimeerd te willen worden. Dit is dan vastgelegd in het patiëntendossier. Patiënten kunnen tijdens opname in het ziekenhuis hun keuze te allen tijde heroverwegen. Bij elke ziekenhuisopname zal deze vraag opnieuw worden gesteld.